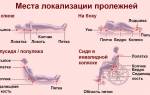
Пролежни – серьезная угроза для здоровья лежачего больного. Независимо от вида основного заболевания пролежни могут привести к осложнениям, борьба с которыми может затянуться на месяцы и даже годы. Члены семьи, осуществляющие уход за обездвиженным близким человеком, должны приложить максимум усилий, чтобы предупредить развитие опасного процесса. Если же патологическое разрушение тканей началось, важно вовремя остановить прогрессирование заболевания. Только врач лечит пролежни в зависимости от степени тяжести поражения тканей эпидермиса, диагноза пациента и его индивидуальных особенностей.
Какие больные наиболее уязвимы к образованию пролежней
Зачастую лежачие пациенты после инсульта, инфаркта или травмы опорно-двигательного аппарата выписываются домой, уже имея проблемы с целостностью кожного покрова. В условиях стационара, без надлежащего ухода и недостаточного объема профилактических мероприятий, пролежни очень быстро становятся неприятным спутником основного заболевания. Особое внимание на состояние кожи над костными выступами следует обратить родственникам, которые ухаживают за такими больными:
- в пожилом возрасте от 70 лет;
- с большой или недостаточной массой тела;
- не контролирующие процесс дефекации и мочеиспускания;
- имеющие сердечно-сосудистой патологии, сопровождающиеся параличом отдельных частей тела;
- с нарушениями обменных процессов в организме (сахарный диабет, почечная недостаточность);
- с непроизвольными мышечными спазмами и судорогами.
У таких пациентов пролежни могут появиться уже в первый день вынужденного постельного режима, а их лечение будет затруднено предрасположенностью кожи к травмам и повреждениям.
Важно! К факторам, способствующим омертвению тканей у лежачих больных, относятся также плохая гигиена, неопрятная постель, неправильное питание и отсутствие навыков по уходу у обслуживающего персонала.
Пролежни, или декубитальные язвы, требуют комплексного подхода в лечении, и несколько специалистов играют ключевую роль в этом процессе. В первую очередь, дерматологи занимаются диагностикой и лечением кожных повреждений, предлагая местные препараты и рекомендации по уходу за кожей. Врачи-терапевты оценивают общее состояние пациента и назначают необходимые анализы, чтобы выявить сопутствующие заболевания. Также важную роль играют медицинские сестры, которые обеспечивают правильный уход за раной, меняют повязки и контролируют процесс заживления. Основные принципы лечения включают регулярное изменение положения пациента, использование специальных матрасов и подушек для снижения давления, а также применение антисептиков и заживляющих средств. Важно учитывать индивидуальные особенности каждого пациента, чтобы достичь наилучших результатов в лечении.

Лечение начальных стадий пролежней
Если риск появления пролежней у лежачего больного велик, необходимо регулярно проводить профилактические мероприятия и осмотр кожных покровов, контактирующих с поверхностью кровати. Заметив на коже пятно красно-синего цвета или неглубокую ранку с желтым налетом, не следует самостоятельно заниматься лечением по совету друзей и знакомых, а обратиться за консультацией к врачу. Правильное лечение пролежней первой и второй степени в домашних условиях под наблюдением врача дает хороший эффект и благоприятные прогнозы на полное избавление от неприятной проблемы в сжатые сроки.
Для консультации и составления плана по недопущению перехода заболевания в следующую стадию, необходимо пригласить лечащего врача-терапевта или профессиональную патронажную медсестру. Как правило, врач обращает внимание на проведение комплекса профилактических мероприятий, учит грамотно проводить санитарно-гигиенические процедуры, рекомендует для медикаментозного лечения подходящие фармакологические препараты. Только врач, исходя из результатов осмотра, может решить, что лучше использовать для нормализации кровообращения и восстановления поврежденных участков кожи. Опытная сиделка поможет родственникам применить советы на практике, а ее навыки позволят улучшить качество ухода, профилактики и лечения.
Внимание! При появлении пролежней осмотр врача должен осуществляться не менее одного раза в неделю. Схема лечения может изменяться в зависимости от общего состояния больного, сопутствующих патологий и фазы раневого процесса.
Хирургическое лечение пролежней III и IV степени
К сожалению, не всегда усилия по борьбе с недугом на ранних стадиях заканчиваются успешно. Пожилые люди, прикованные к кровати, часто страдают хроническими заболеваниями, которые препятствуют регенерации тканей и ослабляют внутренние резервы организма. Неэффективная консервативная терапия приводит к развитию пролежней III и IV степени. Такая стадия требует обращению к хирургу.
Врач лежит пролежни в условиях стационара, производя следующие хирургические манипуляции:
- удаление омертвевших мягких и костных тканей;
- вскрытие гнойных очагов и полостей;
- очистку и дренаж;
- пластическое закрытие раны окружающими тканями.
Операционное вмешательство дополняется антибактериальной и противовоспалительной терапией, физиопроцедурами, направленными на скорейшее заживление ран.
Основные группы препаратов, назначаемых врачами для лечения пролежней:
| Название | Направленность |
| Противовоспалительные | Угнетают действие возбудителей инфекций кожных покровов. |
| Ранозаживляющие | Расщепляют мертвые ткани, способствуют быстрому и естественному заживлению ранок различного происхождения. |
| Стимуляторы кровоснабжения | Восстанавливают циркуляцию крови и лимфы в сосудах за счет повышения тонуса. |
| Восстанавливающие эпидермис | Активизируют процесс регенерации кожи и клеточный метаболизм. |
Одной из причин склонности кожи к травмированию является неправильное питание. Если для лечения пролежней проводится весь комплекс мероприятий, но ранки все равно плохо и долго затягиваются, возможно, понадобиться консультация врача-диетолога. В ежедневном меню больного должны присутствовать продукты с большим содержанием белка, цинка, витамина С, минералов, макро- и микроэлементов.
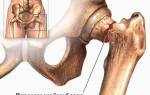
Важно! Глубокое поражение тканей организма приводит к тяжелым и опасным для здоровья лежачего пациента последствиям: гангрене, остеомиелиту, сепсису, ампутации конечностей и тазобедренного сустава.
Какой врач лечит пролежни – терапевт или хирург, зависит от тяжести протекания заболевания. Даже при незначительных повреждениях и покраснениях на коже необходимо немедленно сообщить врачу, который примет решение о применение эффективной и своевременной терапии. Ни в коем случае нельзя основываться на опыте других людей и заниматься самолечением, черпая информацию на просторах интернета. Врачи постоянно напоминают о том, что не существует единой схемы лечения для всех и каждого. В силах домашних помочь избежать появлению опасного недуга и защитить близкого человека от его разрушительных последствий.
Пролежни — это серьезная проблема, требующая внимательного подхода и квалифицированной помощи. Многие пациенты и их родственники обращаются к врачам различных специальностей, чтобы получить рекомендации по лечению. Обычно первичное обращение происходит к терапевту или врачу общей практики, который может оценить состояние пациента и направить к дерматологу или хирургу. Важно помнить, что лечение пролежней включает в себя не только местную терапию, но и общее улучшение состояния здоровья пациента.
Основные принципы лечения заключаются в регулярной смене положения тела, чтобы избежать давления на пораженные участки, а также в использовании специальных матрасов и подушек. Местное лечение включает в себя очищение и дезинфекцию раны, применение заживляющих средств и повязок. Важно также следить за питанием пациента, так как полноценное питание способствует быстрому заживлению. Многие специалисты подчеркивают важность комплексного подхода, который включает в себя как медицинские, так и социальные аспекты ухода за пациентом.

Видео
https://youtube.com/watch?v=lT3TOmf0t3w
Вопрос-ответ
Какие врачи лечат пролежни?
Какой врач лечит пролежни? Оказанием помощи при пролежнях могут заниматься врачи разных специальностей, но чаще всего это общий хирург и травматолог-ортопед.
Кто должен обрабатывать пролежни в больнице?
Медсестры и сиделки, услугами которых могут воспользоваться больные, осуществляют регулярный уход. При развитии у больного патологического процесса проводится регулярная обработка пролежней, создаются условия для предотвращения дальнейшего развития некроза.
Чем лучше всего лечить пролежни?
Альгофин, Агросульфан, Дермазин – антисептические мази против широкого спектра инфекций. Сульфаргин – противомикробное средство, может использоваться для профилактики развития инфекции. Левомеколь, Левосин – антибактериальные средства, используемые при наличии гнойной раны.
Как лечить пролежни у старого человека?
На ранних стадиях повреждения обрабатывают антисептиками, специальными мазями, смазывают камфарным спиртом. На третьей стадии, могут появиться симптомы интоксикации и инфицирования организма, поэтому кроме местной обработки, понадобятся антибактериальные и обезболивающие средства. Ещё
Советы
СОВЕТ №1
Обратитесь к врачу для получения точного диагноза. Пролежни могут иметь разные стадии и причины, поэтому важно, чтобы специалист оценил состояние кожи и назначил соответствующее лечение.
СОВЕТ №2
Следите за гигиеной. Регулярная смена положения тела и поддержание чистоты кожи помогут предотвратить образование пролежней. Используйте мягкие моющие средства и увлажняющие кремы для ухода за кожей.
СОВЕТ №3
Используйте специальные матрасы и подушки. Они помогают распределить давление на тело и уменьшают риск образования пролежней. Обсудите с врачом, какие именно изделия подойдут вам.
СОВЕТ №4
Обратите внимание на питание. Правильное питание, богатое белками, витаминами и минералами, способствует заживлению кожи и укреплению иммунной системы, что также важно в процессе лечения пролежней.